Gãy cổ xương đùi là một dạng gãy xương nặng, đe dọa đến tính mạng của người bệnh, đặc biệt là ở người cao tuổi. Nếu không chẩn đoán và điều trị kịp thời, người bệnh phải đối mặt với nguy cơ tử vong rất cao do đau đớn và do những biến chứng khi phải nằm bất động lâu ngày.
1. Gãy cổ xương đùi là gì?
Gãy cổ xương đùi là loại gãy trong bao khớp.
Hệ thống mạch máu nuôi cổ xương đùi kém, nên khi gãy làm tăng nguy cơ hoại tử vô mạch chỏm xương đùi. Trường hợp gãy trật càng làm tăng thêm nguy cơ này.
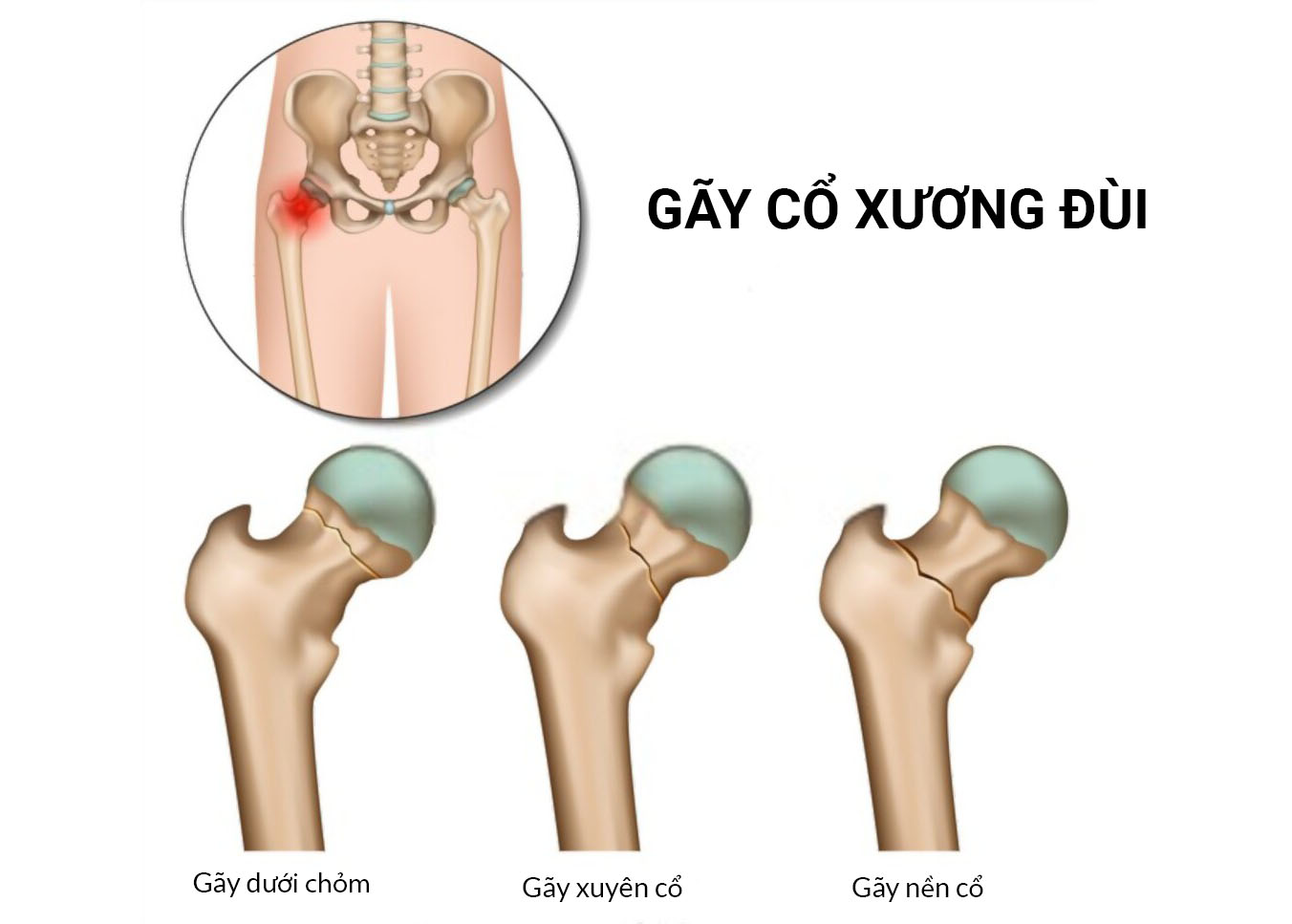
2. Nguyên nhân gãy cổ xương đùi
Thường xảy ra ở người lớn tuổi do té ngã: ngã trực tiếp đè lên phần bên khớp háng, ngã trong tư thế xoay người, hay trường hợp gãy xương do mõi thường xảy ra đột ngột làm người bệnh té ngã.
Ở người trẻ gãy cổ xương đùi thường do chấn thương nặng như tai nạn xe mô tô hay té cao. Thường kèm nhiều tổn thương phối hợp, phương pháp điều trị cũng khác.
3. Triệu chứng
Gãy cổ xương đùi ở người lớn tuổi thường mô tả là đột ngột đau khớp háng, có thể trước hoặc sau khi té ngã, và không đi lại được.
Vài trường hợp gãy nén tối thiểu có thể người bệnh còn chịu được sức nặng.
Trường hợp gãy di lệch: đau nhiều vùng háng, chân bên gãy ngắn hơn bên lành, và xoay ngoài.
Trường hợp gãy xương do mõi: không có bệnh sử chấn thương rõ ràng, bệnh đau mơ hồ ở mông, đùi, háng, hay gối.
4. Chẩn đoán hình ảnh học
X-quang khớp háng tư thế: thẳng, nghiêng.
X-quang khung chậu thẳng để so sánh hai bên.
X-quang đánh giá: những thay đổi mẫu bè xương bình thường, những khiếm khuyết ở vỏ xương, và sự chồng ngắn hay gập góc của cổ xương đùi.
Bình thường góc giữa cổ và thân xương đùi trên phim xquang thẳng là 45 độ.

5. Phân loại gãy cổ xương đùi theo garden
Dựa vào hình ảnh Xquang, hiện đang được sử dụng phổ biến cho gãy cổ xương đùi:
- Loại 1: đường gãy không hoàn toàn (gãy nén).
- Loại 2: đường gãy hoàn toàn, không di lệch.
- Loại 3: đường gãy hoàn toàn, di lệch một phần.
- Loại 4: đường gãy hoàn toàn, di lệch hoàn toàn.
6. Hình ảnh kỷ thuật cao
Lâm sàng nghi ngờ gãy cổ xương đùi, đau nhiều nhưng X-quang không phát hiện bất thường thì cần làm thêm MRI, bone scan, CTscan để xác định.
MRI là phương tiện ưa thích hơn nếu Xquang không phát hiện. MRI có nhiều thuận lợi để phát hiện sớm gãy xương mà không phải tiếp xúc tia X.
CTscan được chỉ định nếu MRI không có sẳn. CTscan nhanh hơn MRI, dễ tiếp cận hơn, rẻ tiền hơn, và ít chống chỉ định hơn. Trường hợp CTscan bình thường nhưng lâm sàng nghi ngờ gãy xương thì nên thực hiện MRI.
Bone scan: 72 giờ sau chấn thương thì dấu hiệu chẩn đoán mới xuất hiện.
7. Điều trị gãy cổ xương đùi
Bác sĩ chăm sóc ban đầu đóng vai trò quan trọng trong việc đánh giá mức độ chức năng trước khi bị gãy xương, cũng như những bệnh kèm theo sẳn có của người bệnh, để giúp bác sĩ chuyên khoa xác định mục tiêu điều trị phù hợp. Những bệnh nhân có thể đi lại được nên được điều trị tích cực, đặc biệt là can thiệp phẫu thuật, với mục tiêu phục hồi lại mức hoạt động như trước chấn thương càng sớm càng tốt.
Vấn đề còn bàn cãi là nên phẫu thuật kết hợp xương hay là thay khớp háng sẽ mang lại kết quả tốt nhất cho người bệnh.
Nói chung có sự thống nhất là: gãy cổ xương đùi không di lệch sẽ được điều trị phẫu thuật cố định bằng vít xốp, gãy di lệch sẽ được điều trị bằng phẫu thuật thay khớp háng.
Phẫu thuật thay khớp háng toàn phần hay bán phần sẽ cho phép người bệnh phục hồi sớm hơn, cũng như làm giảm nguy cơ hoại tử chỏm vô mạch và không liền xương. Tỉ lệ mổ lại cũng thấp hơn so với phẫu thuật kết hợp xương bên trong. Tỉ lệ tử vong và tỉ lệ phục hồi lại tình trạng trước mổ thì không khác biệt.
Điều trị không phẫu thuật nói chung dành cho những bệnh nhân không có khả năng đi lại, bệnh nhân suy nhược không đủ sức phẫu thuật, và những bệnh nhân gãy kiểu nén, vững (Garden 1).
Một nghiên cứu tiền cứu 170 bệnh nhân với gãy cổ xương đùi kiểu nén (impacted fracture) được điều trị bảo tồn không mổ cho thấy 86% liền xương. Tác giả kết luận rằng điều trị không mổ các trường hợp này là hợp lý nhưng nên giới hạn ở những bệnh nhân trên 70 tuổi với sức khỏe kém. Tử vong trong dân số nghiên cứu là 16%.
8. Biến chứng
- Nhiễm trùng và thuyên tắc mạch là những biến chứng tiềm ẩn đe dọa tính mạng người bệnh.
- Gãy cổ xương đùi có tỉ lệ biến chứng tương đối cao so với loại gãy ngoài bao khớp (liên mấu chuyển).
- Các biến chứng sau phẫu thuật kết hợp xương bao gồm: nhiễm trùng, đau mãn tính, trật khớp, không liền xương, hoại tử chỏm vô mạch, viêm khớp sau chấn thương.
- Một số yếu tố xác định nguy cơ không liền xương gồm: tuổi bệnh nhân, mật độ xương, di lệch xương gãy, gãy nát, chất lượng nắn, dụng cụ kết hợp xương và vị trí đặt dụng cụ.
- Không liền xương hay di lệch thứ phát sẽ biểu hiện với đau háng, đùi vẫn còn sau mổ hoặc gia tăng sau khi hết đau một thời gian.
- X-quang nên kiểm tra định kỳ tối thiểu 3 năm đầu sau phẫu thuật kết hợp xương để phát hiện sớm hoại tử chỏm vô mạch. Những bệnh nhân với gãy cổ xương đùi di lệch có nguy cơ cao nhất. Hoại tử chỏm vô mạch giai đoạn đầu có thể không đau, nhưng sẽ gây đau và giới hạn vận động theo thời gian. Đặc trưng là đau ở háng và mông cùng bên. Nhưng cũng có thể biểu hiện bằng đau gối và gia tăng khi chịu sức nặng. MRI hay bone scan là cần thiết khi nghi ngờ hoại tử chỏm vô mạch.
Tài liệu tham khảo
John C. Weinlein (2017). Fractures and dislocations of the hip. Campbell’s Operative Orthopaedics (13th), Elsevier, Inc.
Katherine Walker Foster, MD. “Overview of common hip fractures in adult”, Uptodate, truy cập ngày 14/11/2022.












